謹以本篇文章感謝國際甲狀腺大師江豐裕教授,毫不保留地傳承給我甲狀腺的知識與手術技巧。在高醫江教授的嚴格教導訓練下,使我秉持一貫嚴謹、專注、持續更新的態度面對甲狀腺手術。
「劉醫師,這個......是不是癌症啊?」黃大姐反覆的捏著自己的頸部,皮膚都變紅了。
『摸起來大概1-2公分,不只一顆,表面平滑,應該是甲狀腺結節,不過要確認診斷還是需要幫你做超音波檢查唷』面對她的焦慮,我一點也不敢掉以輕心。像黃大姐這樣的人其實非常多,多半都是洗澡摸到,或是健康檢查才意外發現。
「為什麼會長這個啊?那這個要開刀嗎?超音波檢查會痛嗎?要抽血檢查嗎?到底是不是癌症啊?這個要做什麼治療啊?不要吃什麼會比較好嗎?」她焦急地丟出一連串的問題。身為甲狀腺病人的家屬,我完全理解黃大姐想知道這些的心情。
不要懷疑,每三個人就有一人有甲狀腺異常
在醫院實習的時候,當時我的老師,也是新陳代謝科的權威蕭璧容主任總是用「三人行必有我師焉,三個人就有一個人有甲狀腺的問題唷~」來描述甲狀腺異常的普遍性,在了解甲狀腺的疾病之前,我們需要好好認識甲狀腺到底在哪裡,又擔負了身體的什麼功能呢?
甲狀腺在頸部中線的下方,胸骨的上方,形狀像是蝴蝶展翅一樣,包覆在氣管上。甲狀腺分泌的甲狀腺素跟我們的新陳代謝、生長發育有密不可分的關係。而甲狀腺的疾病,要不就是「型態異常」,要不就是「功能異常」,或者兩者皆異常。
型態異常:也就是型態外觀出現變化,例如甲狀腺腫大、結節、囊腫、鈣化、癌症等變化,透過觸診理學檢查、超音波或穿刺、電腦斷層等等可以知道。這篇文章主要探討這部分。
功能異常:也就是其主管的新陳代謝內分泌異常,最常見就是甲狀腺亢進,或是甲狀腺低下。關於功能的問題將會於另外的文章解釋。
甲狀腺結節到底會有什麼樣的症狀呢?
甲狀腺結節是最常見的「型態異常」,大概三成到五成的人有甲狀腺結節,一成的人甲狀腺結節甚至會大於1公分。女性發生的機率大概是男性的4倍,隨著年齡增長也會增加發生的機率。抽煙、碘攝取缺乏、肥胖與代謝症候群、喝酒等等也會增加甲狀腺結節的發生機率。
絕大多數的甲狀腺結節都是沒有症狀的,多半都是剛好安排健康檢查時無意間理學檢查或影像檢查發現的。有5%的結節會造成「壓迫症狀」,有5%的結節會合併「功能異常」。
壓迫症狀:造成美觀問題的頸部腫塊、壓迫氣管造成呼吸困難、壓迫食道造成吞嚥異常,或是壓迫到神經造成聲帶麻痹沙啞。
功能症狀:就是甲狀腺機能亢進、甲狀腺機能低下的症狀
追根究底我們所擔心的是:只是良性結節?還是恐怖的癌症?
結節雖然近九成都是良性的,包括各種細胞過度增生、水泡、囊腫、以及各個細胞發展的腺瘤。但仍有約一成(5-14%)是癌症。通常小於30歲、大於55歲、家族有甲狀腺癌、頭頸部放射線治療過、結節大於2公分。
甲狀腺癌乍聽很可怕,但其中九成都是分化良好的甲狀腺癌(Differentiated Thyroid Carcinoma, DTC)如乳突癌(Papillary carcinoma)、濾泡癌(Follicular Carcinoma),有著良好的存活率,相比身體上下其他癌症,這類的甲狀腺癌甚至在治療後可以跟正常人一樣。
當然也有相對危險的癌症,像是髓質癌(Medullary Carcinoma)、未分化癌(Anaplastic Carcinoma)、淋巴癌、轉移癌,對於周邊神經血管與淋巴結有更高度的侵犯,治療除了需要手術,也需要合併放射碘或其他治療。
不放心?快檢查,讓甲狀腺疾病無所遁形
甲狀腺功能異常的檢查可以透過抽血,而結節腫大等型態上的檢查,靠的就是影像囉。最佳的黃金診斷工具,就是超音波檢查,並透過即時的影像定位做穿刺抽吸,對於良性惡性有很高的檢測率。當然也可以用電腦斷層(CT)、核磁共振(MRI)、正子攝影(PET)以及甲狀腺核子醫學的影像。
「超音波檢查合併細針穿刺抽吸」已經是最標準的檢查,但到底醫師是看到什麼才會決定要抽吸呢?當醫師看到結節或甲狀腺腫瘤邊緣不規則、包膜不完整、腫瘤高徑大於橫徑、內部血流豐富、微小鈣化點、神經侵犯症狀或頸部淋巴轉移,這些懷疑惡性的特徵都應該要穿刺抽吸檢查。
通常越是有上述惡性的特徵,就會積極穿刺抽吸檢查;反之若是單純的結節或囊腫,則不建議穿刺抽吸。近年因科技進步與人工智慧的發展,超音波檢查若無抽吸,也可自費升級「人工智慧腫瘤分析」,以AI大數據分析、腫瘤自動圈選、視覺化彩色圖像等功能,精準判斷良性惡性。
有結節讓你寢食難安?四大條件告訴你何時需要開刀
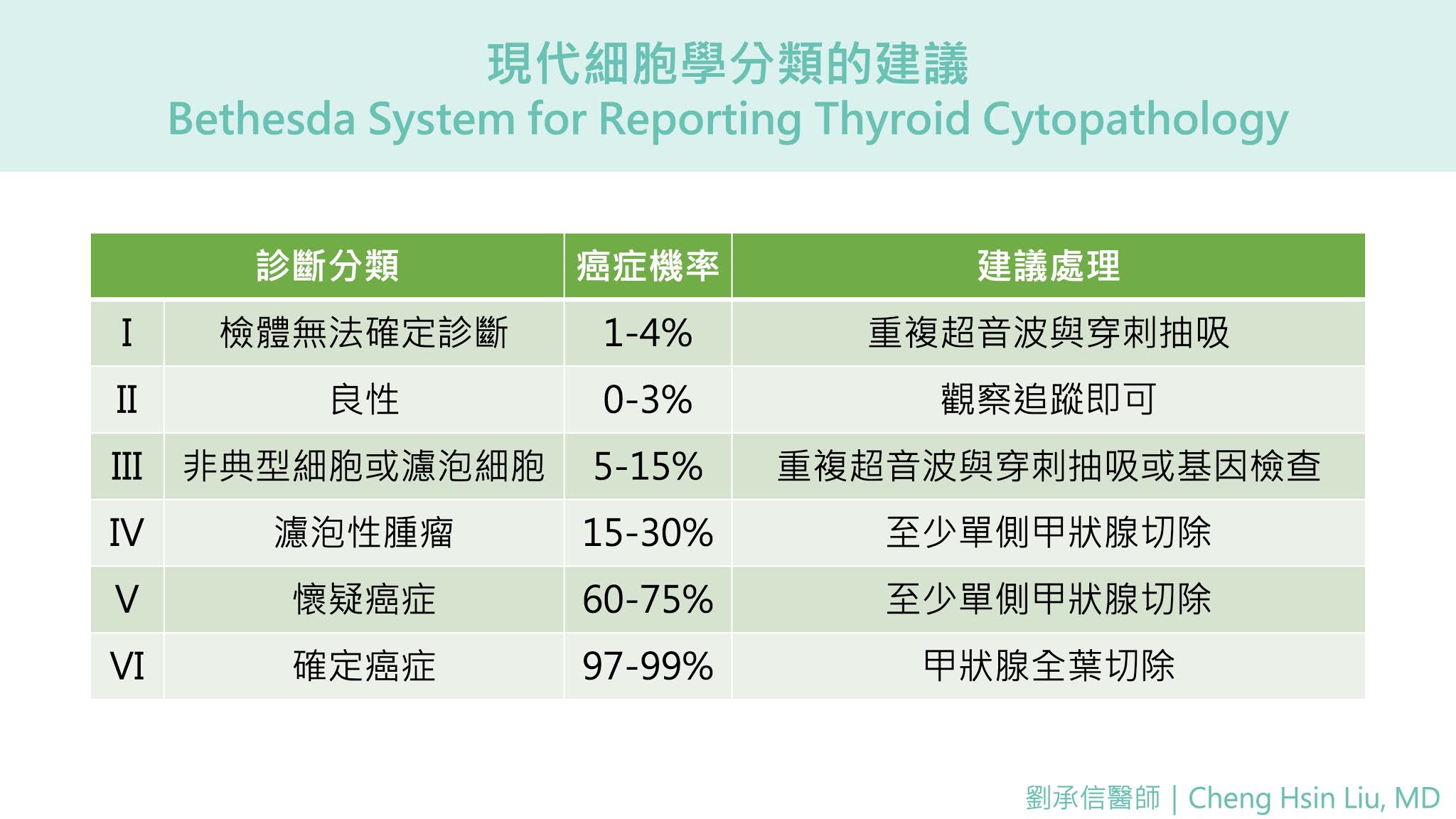
透過上述高科技的精密檢查,以及穿刺抽吸的病理結果,美國癌症研究院(NCI)找來各路專家,以現代細胞學分類 Bethesda System for Reporting Thyroid Cytopathology (BSRTC),來提供我們醫療人員治療的建議。
雖然看起來複雜難解,臨床上我們實際上給予建議時,在面對這幾個狀況也會建議病人開刀:
1. 高度懷疑或確定是癌症:也就是上述現代細胞學當中已經明確給予建議要開刀的,我們也會按照國際標準建議病人開刀。
2. 造成吞嚥或呼吸呼吸困難的壓迫症狀:這類的病人大概佔5%左右,就算穿刺抽吸結果是良性的,但為了紓緩症狀,也可以安排手術。
3. 快速長大或大於4公分的腫瘤:這類影響外觀或是造成心理壓力的腫瘤,在醫病雙方共同作出決定後,也是適合手術。
4. 無法控制的甲狀腺亢進:這個部分會在另外的篇幅談到,但在藥物無法控制的甲狀腺亢進,手術會是個很好的選擇。
手術開刀以外,還有什麼治療方式呢?
看了這麼多恐怖的症狀,好像一發現結節就有了陰霾,似乎只有開刀才能解決了是嗎?其實前面提到的有個重點是,多數的結節是良性可以持續追蹤的,「謹慎觀察、密切追蹤」其實是多數甲狀腺結節的「第一線治療」,甚至有人追蹤終身也沒有變化呢。
另外還有很多的過渡治療可以選擇,依照病人合適的狀況可以使用「含碘藥物補充」、「放射碘治療」,以及針對囊腫的「酒精注射治療」。
近年來蓬勃發展的也有「微創無線射頻甲狀腺消融治療」,針對良性甲狀腺結節又不想開刀留疤、不想住院的患者。只需局部麻醉即可進行治療,傷口只有針孔大小,不易造成甲狀腺功能低下,副作用也較小。術後第一個月甲狀腺體積可縮減約36~66%,六個月後可縮減約50~78%,第12個月後可縮減約60~88%。
用標準化手術避開三大併發症,開刀手術治療不用再提心吊膽
當然,當甲狀腺的結節與症狀無法再以保守的觀察或藥物治療的時候,開刀手術往往是徹底解決問題的標準治療。但甲狀腺的旁邊有著豐富的血管供應、喉返神經與上喉神經的支配,以及掌管體內鈣離子平衡的副甲狀腺,讓甲狀腺手術成為精密且需要高度專注的困難手術。
近年的研究都越來越捨棄過去單純將結節「挖除」的手術,不但極容易復發又增加風險性,對病人沒有太大的利益。現在的標準治療是「至少單側切除甲狀腺」為基底,有需要則「甲狀腺全葉切除」,甚至在部分癌症的病人需要合併頸部淋巴清除手術。
手術最可怕的併發症,包含危及生命的術後頸部血腫、聲帶麻痺,以及鈣離子不平衡造成的手麻與心臟問題。我與老師江豐裕教授在一千例甲狀腺手術的觀察性研究曾發現,我們的「併發症」只有世界平均的1/10,「安全性」可以說是世界之最,但甲狀腺手術仍不是零風險手術。
近年靠著科技發展,我們利用標準化手術,使用「神經監測器」來保護喉返神經、使用各種「高能量止血器械」來減少出血以及保存副甲狀腺,更能用「組織修復止血膠」等來照顧傷口。輔助以影像與錄音紀錄聲帶狀態、動態性追蹤鈣離子濃度,讓整個照護更加全面完整。
至於開刀方式要頸部傷口、內視鏡手術還是達文西手術,放射碘治療與飲食注意事項,之後會另外寫文章討論。
悉心照顧、細心追蹤才能常保安康、不再焦慮
手術或治療後,配合醫師指示照顧傷口,加上目前坊間很多除疤凝膠等產品,在6-12個月後疤痕會淡化到可接受的範圍。術後定期回診,追蹤超音波、甲狀腺素、甲狀腺蛋白等,才可以及早發現任何可疑的病灶。
甲狀腺結節並不可怕,只要積極追蹤,適當治療,選擇適合的方式與工具避免併發症,並能在治療後穩定回診追蹤,相信不再是個讓人寢食難安的重擔。
更多閱讀: