「劉醫師,你今天一定要好好講清楚這是什麼情況!?」郭大姐拎著她滿臉無奈的老公,氣沖沖地走進診間,一把壓著她先生坐在診療椅上,活像個玩偶似的。
『痾......請問是怎麼了嗎?』初次見面,我的尷尬加上她先生的無奈,兩個男人啞然失笑。
「他整個晚上打鼾,吵得我快要發瘋,三十年來天天有,現在竟然越來越嚴重!」她先生滴咕著說(哪有這麼嚴重......)
「超級吵,你自己不知道!還會半夜突然坐起來說夢話,快把我嚇死!」她先生無辜地囁嚅著說(哪有那麼誇張......),帶著中年男子慣性的聳肩攤手,好像都是太太大驚小怪的樣子。
兩人就在我面前你一言我一語的,我起初帶著不失禮貌的微笑聽著,但隨著兩人的互動,透露的資訊越來越多,我笑容漸漸凝結。聽起來先生的狀況可能不是一般的打鼾而已,睡不飽、睡夢中偶爾醒來深呼吸等等,這已經不只是打鼾了,而很有可能是阻塞型睡眠呼吸中止症(Obstructive Sleep Apnea)!
阻塞型睡眠呼吸中止症,源自於呼吸道的塌陷
相信這樣的例子大家並不陌生,上述郭太太的情況相信很多人都心有戚戚焉。事實上,單就打鼾而言,女性有3成左右會有打鼾的狀況,而男性則如大家預料的,超過一半都有打鼾的問題。我們擔心的不單單是打鼾的問題,而是背後可能有的「睡眠呼吸中止症」。
耳鼻喉科當中最常見的是「阻塞型」的睡眠呼吸中止症,根本的原因是睡眠平躺時,上呼吸道向下塌陷造成阻塞。最常見的有軟齶與懸雍垂的後方塌陷,以及舌頭的根部往後塌陷,當然有將近8成的人不只一處塌陷。這塌陷讓你在睡夢中無法呼吸,直到你如溺水般的驚醒!
「香甜夢中驚坐起,常使枕邊人受驚」睡眠呼吸中止症的症狀,不只是打鼾!
阻塞型睡眠呼吸中止症的症狀,不只是打鼾而已。各種症狀不但從睡覺的時候折磨著病人與枕邊人,在睡醒後的白天還會持續影響著你。
在睡覺的時候,最常見的還是打鼾,通常會鼾聲雷動;伴隨著的是經常醒來(可能自己不會察覺),醒來時會深呼吸、如溺水般的嗆咳,甚至枕邊人也會看到長時間呼吸中止,又突然開始打鼾。另外也可能合併有腳踢、翻身、惡夢甚至小朋友會有尿床的情形。
而醒來時,半夜的這些症狀造成了更多白天的問題:睡不飽、耳鳴、暈眩、早上頭痛與疲憊等等。這些連帶反應又造成了注意力不集中、心情鬱悶,連帶影響工作、學習,甚至人際關係。
不只惱人,睡眠呼吸中止症的併發症更要命
其實我們真正需要治療打鼾及阻塞型睡眠呼吸中止症的原因,改善生活品質不是全部,更重要的是背後致命的併發症。近期的研究發現,會增加各類型的併發症如下:
精神狀況:注意力不集中,甚至增加交通事故機會到2-3倍
心血管疾病:高血壓、心臟衰竭、心律不整等等
肝腎肺疾病:腎臟病變、氣喘與肺部疾病、胃食道逆流
神經狀況:腦部血管病變、帕金森氏症
內分泌狀況:糖尿病、代謝症候群、甲狀腺低下、眼皮水腫、尿床
一分鐘自我檢測,看看是否是睡眠呼吸中止症高危險群
女性中有3成,男性則超過5成有打鼾問題,那我怎麼知道自己只是打鼾而已,還是危險的睡眠呼吸中止症呢?通常有以下幾個危險因子可以參考:
年紀較大:隨著年齡會慢慢增加,尤其到60-70歲以後就會進入高峰
男性為主:雖然男性的比例比較大,但女性在更年期之後也會慢慢追上唷
體重過重:每增加10%體重,就會增加6倍阻塞型睡眠呼吸中止症的風險。另外有趣的是,測量自己的頸圍與腰臀比,預測都會比體重與BMI (Body Mass Index=身高cm/體重kg的平方)更準。只要BMI>30,且男性頸圍>17吋(43cm)、女性頸圍>14.5吋(37cm),至少有7成的風險。腰臀比則是男性>0.9,女性>0.85會有高風險。
顱顏異常:先天疾病、咽喉窄縮、扁桃腺或腺樣體的肥大、鼻中隔彎曲、長期張口呼吸都會
其他:抽煙、家族史,也都是睡眠呼吸中止症的高風險因子
利用睡眠多項生理監測檢查與內視鏡檢查診斷
醫師在幫有類似症狀的病人檢查時,除了詳細的問診確定症狀,也會利用理學檢查,看看扁桃腺、軟齶後空間的大小,若有體重BMI、頸圍、腰臀比、頭顱側邊X光檢測、內視鏡捏鼻吸氣測試(Müller Maneuver)、最近發展的光束定位上呼吸道超音波掃描,也會幫助我們判斷阻塞的位置。
然而黃金診斷還是得靠著睡眠多項生理監測檢查(PSG, Polysomnography),藉由儀器的配戴,在睡覺的時候,可以準確偵測呼吸停止的情形、身體的反應、血氧濃度等等,幫助我們做最詳細的判斷,以及鑑別診斷可能的中樞型呼吸中止、腿不寧症候群、交感異常的肢體抽動情形。
另外內視鏡檢查也可以有近一步的發展,算是內視鏡捏鼻吸氣測試(Müller Maneuver)的進階版,利用藥物引導病人進入睡眠,並同時做內視鏡檢查,又稱作藥物引導睡眠內視鏡(DISE, Drug Induced Sleep Endoscopy),用來評估睡眠時軟齶、口咽側壁、舌根及會厭軟骨的阻塞。
唯有對症下藥,才能精準治療睡眠呼吸中止症
在經過詳細的檢查之後,我們才能夠針對阻塞型睡眠呼吸中止症給予最適當的治療。這個複雜的疾病甚至可能需要有神經內科、耳鼻喉科、胸腔科、口腔外科等專科醫師的合作,來達到協同治療的最佳目的。
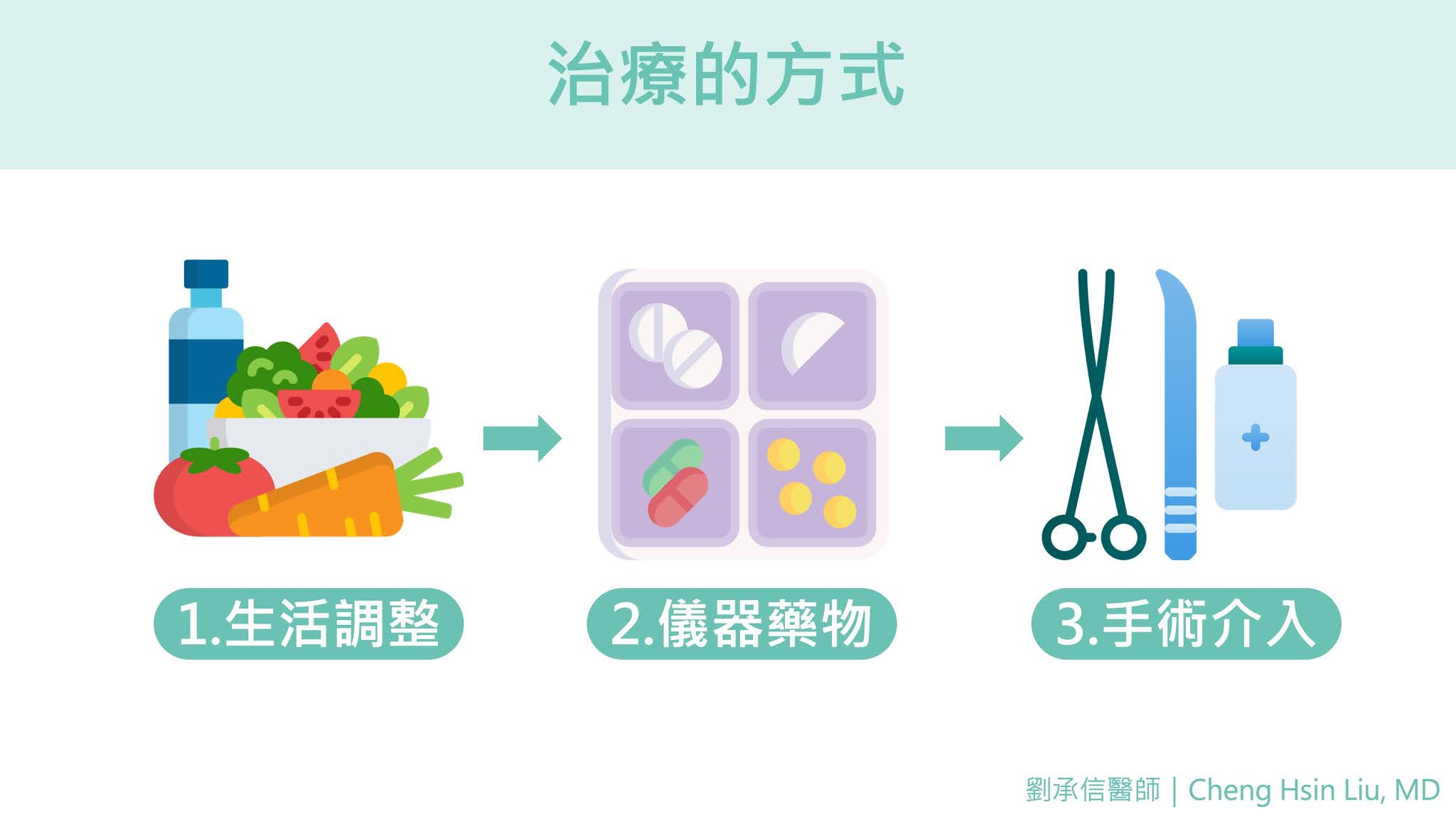
我時常跟病人說,不管怎樣的治療,用最自然的方式循序漸進,選擇最適當的方式才是最重要的。而睡眠呼吸中止症的治療,也是從生活調整、儀器或藥物介入,最後才是手術治療。
生活型態調整:
1. 減重:包含運動與減重到理想BMI<25kg/m^2
2. 側睡:睡覺的姿勢使用側睡
3. 避免鎮靜:睡前避免喝酒或其他導致鎮靜的藥物,都可以減少睡眠呼吸中止症的發生。
4. 其他:使用止鼾牙套、口咽運動肌力訓練也會對治療有幫助
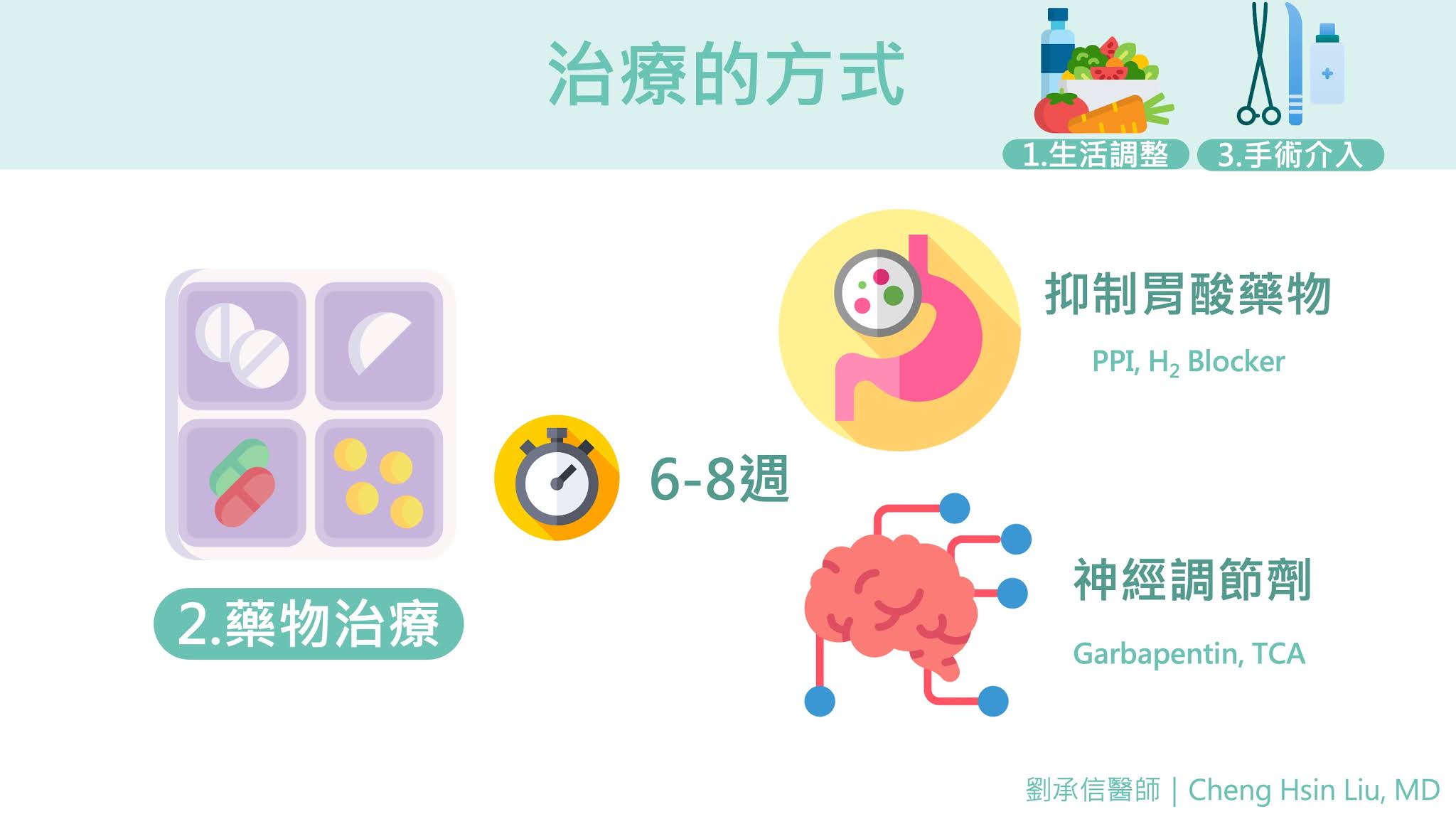
儀器或藥物介入:
1. 陽(正)壓呼吸器:黃金治療方式,在睡覺時配戴呼吸器,幫助呼吸道在全程不塌陷,許多病人自從使用了面罩呼吸器之後,一夜好眠,睡醒精神百倍!但配戴時比較不舒服,如果有鼻塞的病人更會覺得容易呼吸困難,可考慮先治療鼻塞。
2. 其他:如口腔維持器、中樞神經刺激藥物、治療鼻塞與胃食道逆流的藥物,也可能有幫助。
最後,透過檢查確立阻塞位置後,可以採取手術治療:
1. 口咽腔手術:最常見,包括切除過大的扁桃腺、懸雍顎弓成形術、 軟齶植入物
2. 鼻腔手術:常見合併手術,利用鼻塞手術、鼻整形,使得呼吸通暢。
3. 下咽喉附近手術:次常見,包括舌根減積(冷凝汽化)、舌骨懸吊、神經刺激
4. 骨骼調整:手術範圍較大,包含下頷骨骼與齒列的調整。
讓併發症遠離、讓美好的睡眠品質再臨
睡眠呼吸中止症雖然複雜難解,嚴重影響生活品質,更有著造成全身性影響的可怕併發症。但只要透過專業醫師詳細的檢查,對症下藥,細心治療,相信健康的身體與美好的睡眠品質,不再是奢求難及的夢想。